മുട്ടുകുത്തി എന്നറിയപ്പെടുന്ന പാറ്റെല്ല, ക്വാഡ്രിസെപ്സ് ടെൻഡോണിൽ രൂപം കൊള്ളുന്ന ഒരു എള്ള് അസ്ഥിയാണ്, ശരീരത്തിലെ ഏറ്റവും വലിയ എള്ള് അസ്ഥിയും ഇതാണ്. ഇത് പരന്നതും തിനയുടെ ആകൃതിയിലുള്ളതുമാണ്, ചർമ്മത്തിനടിയിൽ സ്ഥിതിചെയ്യുന്നതും സ്പർശിക്കാൻ എളുപ്പവുമാണ്. അസ്ഥി മുകളിൽ വീതിയുള്ളതും താഴേക്ക് ചൂണ്ടിയതുമാണ്, പരുക്കൻ മുൻഭാഗവും മിനുസമാർന്ന പിൻഭാഗവും ഇടത്തോട്ടും വലത്തോട്ടും ഇതിന് മുകളിലേക്കും താഴേക്കും നീങ്ങാൻ കഴിയും, ഇത് കാൽമുട്ട് സന്ധിയെ സംരക്ഷിക്കുന്നു. പാറ്റെല്ലയുടെ പിൻഭാഗം മിനുസമാർന്നതും തരുണാസ്ഥി കൊണ്ട് പൊതിഞ്ഞതുമാണ്, ഇത് ഫെമറിന്റെ പാറ്റെല്ലാർ പ്രതലവുമായി ബന്ധിപ്പിക്കുന്നു. മുൻഭാഗം പരുക്കനാണ്, ക്വാഡ്രിസെപ്സ് ടെൻഡോൺ അതിലൂടെ കടന്നുപോകുന്നു.
പട്ടേലാർ കോണ്ട്രോമലാസിയ ഒരു സാധാരണ കാൽമുട്ട് സന്ധി രോഗമാണ്. മുൻകാലങ്ങളിൽ, മധ്യവയസ്കരിലും പ്രായമായവരിലും ഈ രോഗം സാധാരണമായിരുന്നു. ഇപ്പോൾ, കായിക വിനോദങ്ങളുടെയും ഫിറ്റ്നസിന്റെയും പ്രചാരത്തോടെ, യുവാക്കൾക്കിടയിലും ഈ രോഗത്തിന്റെ നിരക്ക് കൂടുതലാണ്.
I. കോണ്ട്രോമലാസിയ പാറ്റെല്ലയുടെ യഥാർത്ഥ അർത്ഥവും കാരണവും എന്താണ്?
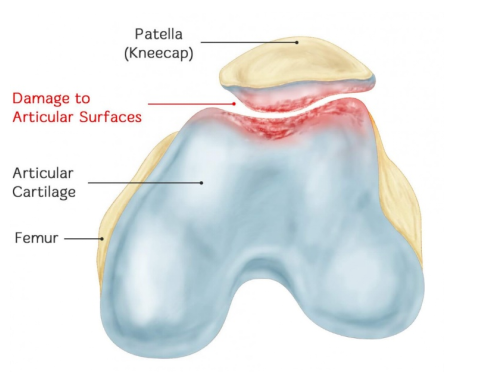
കോണ്ട്രോമലാസിയ പാറ്റെല്ലെ (CMP) എന്നത് പാറ്റെല്ലർ തരുണാസ്ഥി പ്രതലത്തിനുണ്ടാകുന്ന ദീർഘകാല നാശനഷ്ടം മൂലമുണ്ടാകുന്ന ഒരു പറ്റെല്ലോഫെമോറൽ ജോയിന്റ് ഓസ്റ്റിയോ ആർത്രൈറ്റിസാണ്, ഇത് തരുണാസ്ഥി വീക്കം, വിള്ളൽ, പൊട്ടൽ, മണ്ണൊലിപ്പ്, ചൊരിയൽ എന്നിവയ്ക്ക് കാരണമാകുന്നു. അവസാനമായി, വിപരീത ഫെമറൽ കോണ്ടൈൽ തരുണാസ്ഥിയും ഇതേ രോഗാവസ്ഥയ്ക്ക് വിധേയമാകുന്നു. CMP യുടെ യഥാർത്ഥ അർത്ഥം ഇതാണ്: പാറ്റെല്ലർ തരുണാസ്ഥി മൃദുവാക്കലിന്റെ രോഗാവസ്ഥയിൽ മാറ്റം സംഭവിക്കുന്നു, അതേ സമയം, പാറ്റെല്ലർ വേദന, പാറ്റെല്ലർ ഘർഷണ ശബ്ദം, ക്വാഡ്രിസെപ്സ് അട്രോഫി തുടങ്ങിയ ലക്ഷണങ്ങളും അടയാളങ്ങളും പ്രത്യക്ഷപ്പെടുന്നു.
ആർട്ടിക്യുലാർ തരുണാസ്ഥിക്ക് നാഡികളുടെ നവീകരണം ഇല്ലാത്തതിനാൽ, കോണ്ട്രോമലാസിയ മൂലമുണ്ടാകുന്ന വേദനയുടെ സംവിധാനം ഇപ്പോഴും വ്യക്തമല്ല. ഒന്നിലധികം ഘടകങ്ങളുടെ സംയോജിത ഫലങ്ങളുടെ ഫലമാണ് CMP. പാറ്റെല്ലോഫെമോറൽ സന്ധി മർദ്ദത്തിൽ മാറ്റങ്ങൾ വരുത്തുന്ന വിവിധ ഘടകങ്ങൾ ബാഹ്യ കാരണങ്ങളാണ്, അതേസമയം ഓട്ടോഇമ്മ്യൂൺ പ്രതിപ്രവർത്തനങ്ങൾ, തരുണാസ്ഥി ഡിസ്ട്രോഫി, ഇൻട്രാസോസിയസ് മർദ്ദത്തിലെ മാറ്റങ്ങൾ എന്നിവയാണ് കോണ്ട്രോമലാസിയ പാറ്റെല്ലയുടെ ആന്തരിക കാരണങ്ങൾ.
II. കോണ്ട്രോമലാസിയ പാറ്റെല്ലയുടെ ഏറ്റവും പ്രധാനപ്പെട്ട സവിശേഷത നിർദ്ദിഷ്ട രോഗാവസ്ഥാപരമായ മാറ്റങ്ങളാണ്. അപ്പോൾ രോഗാവസ്ഥാപരമായ മാറ്റങ്ങളുടെ വീക്ഷണകോണിൽ നിന്ന്, കോണ്ട്രോമലാസിയ പാറ്റെല്ലയെ എങ്ങനെയാണ് തരംതിരിക്കുന്നത്?
സിഎംപിയുടെ നാല് രോഗാവസ്ഥാ ഘട്ടങ്ങൾ വിവരിച്ചിരിക്കുന്നു: ഘട്ടം I എന്നത് എഡീമ മൂലമുണ്ടാകുന്ന തരുണാസ്ഥി മൃദുവാക്കലാണ്, ഘട്ടം II മൃദുവായ ഭാഗത്തെ വിള്ളലുകൾ മൂലമാണ്, ഘട്ടം III എന്നത് ആർട്ടിക്യുലാർ തരുണാസ്ഥിയുടെ വിഘടനമാണ്; ഘട്ടം IV എന്നത് ഓസ്റ്റിയോ ആർത്രൈറ്റിസിന്റെ മണ്ണൊലിപ്പ് മാറ്റങ്ങളെയും ആർട്ടിക്യുലാർ പ്രതലത്തിൽ സബ്കോണ്ട്രൽ അസ്ഥിയുടെ എക്സ്പോഷറിനെയും സൂചിപ്പിക്കുന്നു.
നേരിട്ടുള്ള വിഷ്വലൈസേഷൻ അല്ലെങ്കിൽ ആർത്രോസ്കോപ്പി വഴി പാറ്റെല്ലാർ ആർട്ടിക്യുലാർ തരുണാസ്ഥി നിഖേദ് വിലയിരുത്തുന്നതിന് ഔട്ടർബ്രിഡ്ജ് ഗ്രേഡിംഗ് സിസ്റ്റം ഏറ്റവും ഉപയോഗപ്രദമാണ്. ഔട്ടർബ്രിഡ്ജ് ഗ്രേഡിംഗ് സിസ്റ്റം ഇപ്രകാരമാണ്:
ഗ്രേഡ് I: ആർട്ടിക്യുലാർ തരുണാസ്ഥി മാത്രമേ മൃദുവാക്കപ്പെടുന്നുള്ളൂ (ക്ലോസ്ഡ് തരുണാസ്ഥി മൃദുവാക്കൽ). ഇത് വിലയിരുത്തുന്നതിന് സാധാരണയായി ഒരു പ്രോബ് അല്ലെങ്കിൽ മറ്റ് ഉപകരണം ഉപയോഗിച്ച് സ്പർശിക്കുന്ന ഫീഡ്ബാക്ക് ആവശ്യമാണ്.
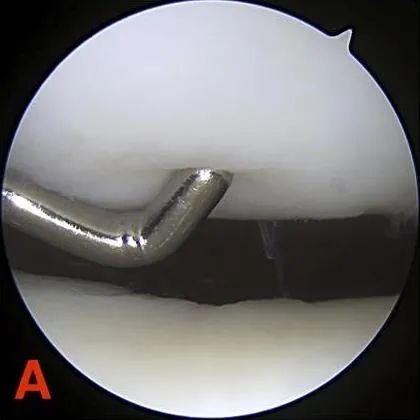
ഗ്രേഡ് II: 1.3 സെന്റിമീറ്ററിൽ (0.5 ഇഞ്ച്) വ്യാസത്തിൽ കൂടാത്തതോ സബ്കോണ്ട്രൽ അസ്ഥിയിൽ എത്തുന്നതോ ആയ ഭാഗിക കട്ടിയുള്ള വൈകല്യങ്ങൾ.
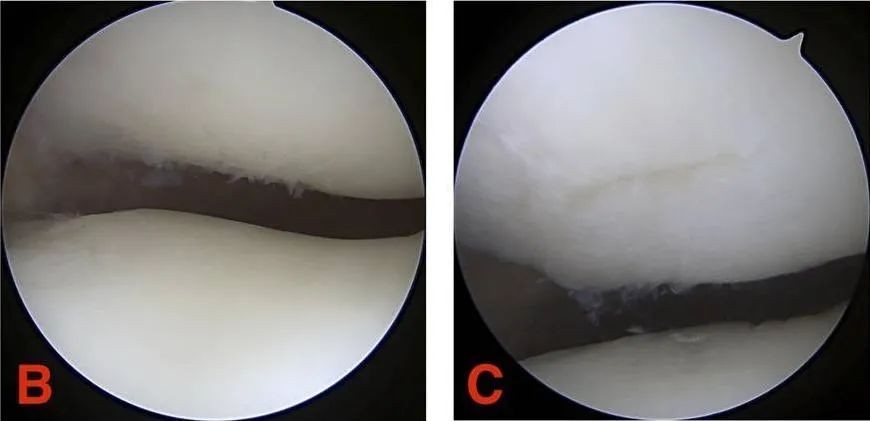
ഗ്രേഡ് III: തരുണാസ്ഥി വിള്ളലിന് 1.3 സെന്റിമീറ്ററിൽ (1/2 ഇഞ്ച്) കൂടുതൽ വ്യാസമുണ്ട്, ഇത് സബ്കോണ്ട്രൽ അസ്ഥി വരെ നീളുന്നു.
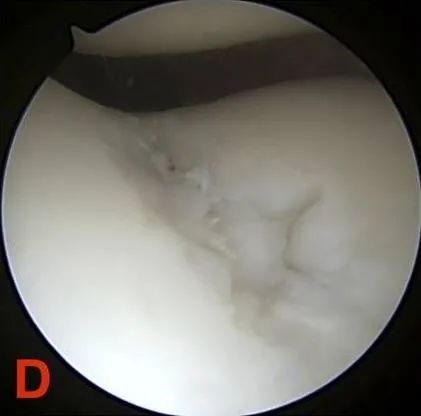
ഗ്രേഡ് IV: സബ്കോണ്ട്രൽ അസ്ഥി എക്സ്പോഷർ.
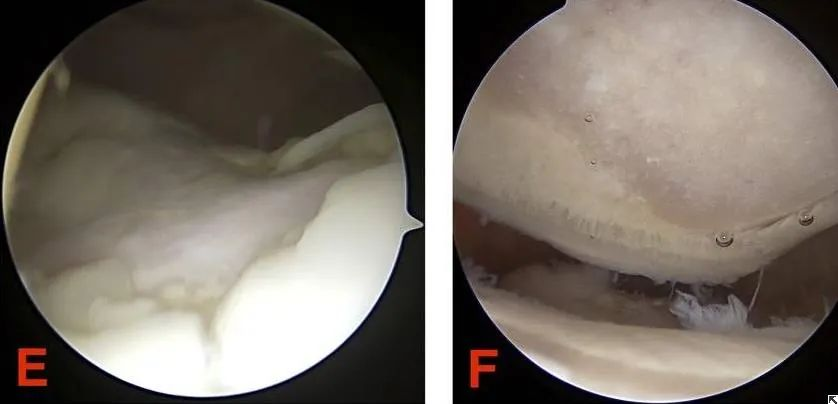
III. പാത്തോളജിയും ഗ്രേഡിംഗും കോണ്ട്രോമലാസിയ പാറ്റെല്ലയുടെ സത്തയെ പ്രതിഫലിപ്പിക്കുന്നു. അപ്പോൾ കോണ്ട്രോമലാസിയ പാറ്റെല്ല നിർണ്ണയിക്കുന്നതിനുള്ള ഏറ്റവും അർത്ഥവത്തായ അടയാളങ്ങളും പരിശോധനകളും ഏതൊക്കെയാണ്?
പാറ്റെല്ലാർ ഗ്രൈൻഡിംഗ് ടെസ്റ്റും സിംഗിൾ-ലെഗ് സ്ക്വാറ്റ് ടെസ്റ്റും മൂലമുണ്ടാകുന്ന പാറ്റെല്ലായുടെ പിന്നിലെ വേദനയെ അടിസ്ഥാനമാക്കിയാണ് രോഗനിർണയം പ്രധാനമായും നടത്തുന്നത്. സംയോജിത മെനിസ്കസ് പരിക്കും ട്രോമാറ്റിക് ആർത്രൈറ്റിസും ഉണ്ടോ എന്ന് വേർതിരിച്ചറിയുന്നതിലാണ് ശ്രദ്ധ കേന്ദ്രീകരിക്കേണ്ടത്. എന്നിരുന്നാലും, പാറ്റെല്ലാർ കോണ്ട്രോമലാസിയയുടെ തീവ്രതയും ആന്റീരിയർ കാൽമുട്ട് വേദന സിൻഡ്രോമിന്റെ ക്ലിനിക്കൽ ലക്ഷണങ്ങളും തമ്മിൽ യാതൊരു ബന്ധവുമില്ല. എംആർഐ കൂടുതൽ കൃത്യമായ രോഗനിർണയ രീതിയാണ്.
ഏറ്റവും സാധാരണമായ ലക്ഷണം പാറ്റേലയുടെ പിന്നിലും കാൽമുട്ടിനുള്ളിലും അനുഭവപ്പെടുന്ന മങ്ങിയ വേദനയാണ്, ഇത് കഠിനാധ്വാനം ചെയ്തതിനുശേഷമോ പടികൾ കയറുകയോ ഇറങ്ങുകയോ ചെയ്തതിനുശേഷമോ വഷളാകുന്നു.
ശാരീരിക പരിശോധനയിൽ പാറ്റേല, പെരിപാറ്റേല, പാറ്റേലർ മാർജിൻ, പിൻഭാഗത്തെ പാറ്റേല എന്നിവയിൽ വ്യക്തമായ ആർദ്രത കണ്ടെത്തുന്നു, അതോടൊപ്പം പാറ്റേലർ സ്ലൈഡിംഗ് വേദനയും പാറ്റേലർ ഘർഷണ ശബ്ദവും ഉണ്ടാകാം. സന്ധി എഫ്യൂഷനും ക്വാഡ്രിസെപ്സ് അട്രോഫിയും ഉണ്ടാകാം. കഠിനമായ കേസുകളിൽ, കാൽമുട്ട് വളയലും നീട്ടലും പരിമിതമാണ്, രോഗിക്ക് ഒരു കാലിൽ നിൽക്കാൻ കഴിയില്ല. പാറ്റേലർ കംപ്രഷൻ പരിശോധനയ്ക്കിടെ, പാറ്റേലയുടെ പിന്നിൽ കഠിനമായ വേദനയുണ്ട്, ഇത് പാറ്റേലർ ആർട്ടിക്യുലാർ തരുണാസ്ഥി തകരാറിനെ സൂചിപ്പിക്കുന്നു, ഇത് രോഗനിർണയ പ്രാധാന്യമുള്ളതാണ്. ആപ്രെഷ്യീവ് ടെസ്റ്റ് പലപ്പോഴും പോസിറ്റീവ് ആണ്, സ്ക്വാറ്റ് ടെസ്റ്റ് പോസിറ്റീവ് ആണ്. കാൽമുട്ട് 20° മുതൽ 30° വരെ വളയ്ക്കുമ്പോൾ, പാറ്റേലയുടെ ആന്തരികവും ബാഹ്യവുമായ ചലനത്തിന്റെ പരിധി പാറ്റേലയുടെ തിരശ്ചീന വ്യാസത്തിന്റെ 1/4 കവിയുന്നുവെങ്കിൽ, അത് പാറ്റേലർ സബ്ലക്സേഷനെ സൂചിപ്പിക്കുന്നു. 90° കാൽമുട്ട് വളയലിന്റെ Q ആംഗിൾ അളക്കുന്നത് അസാധാരണമായ പാറ്റേലർ ചലന പാതയെ പ്രതിഫലിപ്പിക്കും.
ഏറ്റവും വിശ്വസനീയമായ സഹായ പരിശോധന MRI ആണ്, ഇത് ക്രമേണ ആർത്രോസ്കോപ്പിയെ മാറ്റിസ്ഥാപിക്കുകയും CMP യുടെ ഒരു നോൺ-ഇൻവേസിവ്, വിശ്വസനീയമായ മാർഗമായി മാറുകയും ചെയ്തു. ഇമേജിംഗ് പരിശോധനകൾ പ്രധാനമായും ഈ പാരാമീറ്ററുകളിൽ ശ്രദ്ധ കേന്ദ്രീകരിക്കുന്നു: പട്ടെല്ലാർ ഉയരം (കാറ്റൺ സൂചിക, PH), ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവ് ആംഗിൾ (FTA), ഫെമറൽ ട്രോക്ലിയറിന്റെ ലാറ്ററൽ ഉപരിതല അനുപാതം (SLFR), പട്ടെല്ലാർ ഫിറ്റ് ആംഗിൾ (PCA), പട്ടെല്ലാർ ടിൽറ്റ് ആംഗിൾ (PTA), ഇവയിൽ PH, PCA, PTA എന്നിവ ആദ്യകാല CMP യുടെ സഹായ രോഗനിർണയത്തിനുള്ള വിശ്വസനീയമായ മുട്ട് സന്ധി പാരാമീറ്ററുകളാണ്.
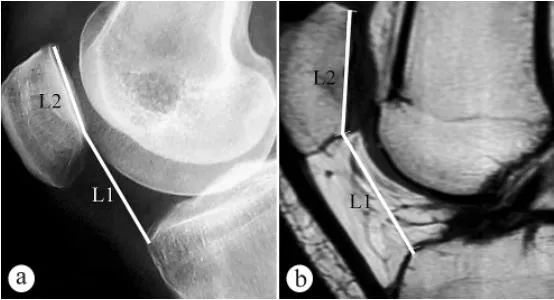
പാറ്റെല്ലാർ ഉയരം അളക്കാൻ എക്സ്-റേയും എംആർഐയും ഉപയോഗിച്ചു (കാറ്റൺ സൂചിക, PH): a. കാൽമുട്ട് 30°യിൽ വളച്ച് ഭാരം താങ്ങുന്ന സ്റ്റാൻഡിംഗ് പൊസിഷനിൽ ആക്സിയൽ എക്സ്-റേ, b. കാൽമുട്ട് 30°യിൽ വളച്ച് എംആർഐ. എൽ1 എന്നത് പാറ്റെല്ലാർ ഇൻക്ലേഷൻ കോൺ ആണ്, ഇത് പാറ്റെല്ലാർ സന്ധി പ്രതലത്തിന്റെ ഏറ്റവും താഴ്ന്ന പോയിന്റിൽ നിന്ന് ടിബിയൽ പീഠഭൂമി കോണ്ടൂരിന്റെ മുൻഭാഗത്തെ സുപ്പീരിയർ ആംഗിളിലേക്കുള്ള ദൂരമാണ്, എൽ2 എന്നത് പാറ്റല്ലോഫെമോറൽ സന്ധി പ്രതലത്തിന്റെ നീളമാണ്, കാറ്റൺ സൂചിക = എൽ1/എൽ2.
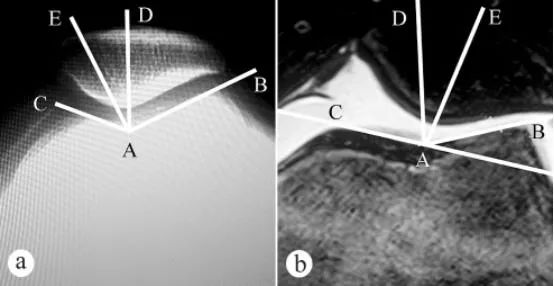
ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവ് ആംഗിളും പട്ടെല്ലാർ ഫിറ്റ് ആംഗിളും (പിസിഎ) എക്സ്-റേയും എംആർഐയും ഉപയോഗിച്ച് അളന്നു: എ. ഭാരം താങ്ങുന്ന സ്ഥാനത്ത് കാൽമുട്ട് 30°യിൽ വളച്ചിരിക്കുന്ന ആക്സിയൽ എക്സ്-റേ; ബി. കാൽമുട്ട് 30°യിൽ വളച്ചിരിക്കുന്ന എംആർഐ. ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവ് ആംഗിൾ രണ്ട് വരകൾ ചേർന്നതാണ്, അതായത് ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവിന്റെ ഏറ്റവും താഴ്ന്ന പോയിന്റ് എ, മീഡിയൽ ട്രോക്ലിയർ ആർട്ടിക്യുലാർ സർഫസിന്റെ ഏറ്റവും ഉയർന്ന പോയിന്റ് സി, ലാറ്ററൽ ട്രോക്ലിയർ ആർട്ടിക്യുലാർ സർഫസിന്റെ ഏറ്റവും ഉയർന്ന പോയിന്റ് ബി. ∠BAC എന്നത് ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവ് ആംഗിൾ ആണ്. പാറ്റെല്ലയുടെ അച്ചുതണ്ട് ചിത്രത്തിൽ ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവ് ആംഗിൾ വരച്ചു, തുടർന്ന് ∠BAC യുടെ ബൈസെക്ടർ AD വരച്ചു. തുടർന്ന് ഫെമറൽ ട്രോക്ലിയർ ഗ്രൂവിന്റെ ഏറ്റവും താഴ്ന്ന പോയിന്റ് A യിൽ നിന്ന് പട്ടെല്ലാർ ക്രെസ്റ്റിന്റെ ഏറ്റവും താഴ്ന്ന പോയിന്റ് E വഴി ഉത്ഭവസ്ഥാനമായി ഒരു നേർരേഖ AE വരച്ചു. AD യും AE യും (∠DAE) എന്ന നേർരേഖയ്ക്കിടയിലുള്ള കോൺ ആണ് പട്ടെല്ലാർ ഫിറ്റ് ആംഗിൾ.
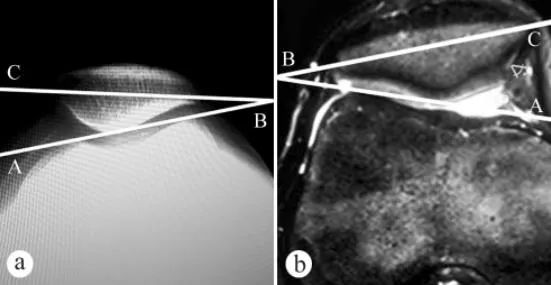
പാറ്റെല്ലാർ ടിൽറ്റ് ആംഗിൾ (PTA) അളക്കാൻ എക്സ്-റേയും എംആർഐയും ഉപയോഗിച്ചു: a. കാൽമുട്ട് 30°യിൽ വളച്ച് ഭാരം താങ്ങുന്ന സ്റ്റാൻഡിംഗ് പൊസിഷനിൽ ആക്സിയൽ എക്സ്-റേ, b. കാൽമുട്ട് 30°യിൽ വളച്ച് എംആർഐ. മീഡിയൽ, ലാറ്ററൽ ഫെമറൽ കോണ്ടിലുകളുടെ ഏറ്റവും ഉയർന്ന പോയിന്റുകളെയും പാറ്റെല്ലായുടെ തിരശ്ചീന അച്ചുതണ്ടിനെയും ബന്ധിപ്പിക്കുന്ന രേഖയ്ക്കിടയിലുള്ള കോണാണ് പാറ്റെല്ലാർ ടിൽറ്റ് ആംഗിൾ, അതായത് ∠ABC.
CMP യുടെ പ്രാരംഭ ഘട്ടങ്ങളിൽ റേഡിയോഗ്രാഫുകൾ ഉപയോഗിച്ച് രോഗനിർണയം നടത്തുന്നത് ബുദ്ധിമുട്ടാണ്. വിപുലമായ തരുണാസ്ഥി നഷ്ടം, സന്ധി സ്ഥലനഷ്ടം, അനുബന്ധ സബ്കോണ്ട്രൽ അസ്ഥി സ്ക്ലിറോസിസ്, സിസ്റ്റിക് മാറ്റങ്ങൾ എന്നിവ വ്യക്തമാകുമ്പോൾ. ആർത്രോസ്കോപ്പിക്ക് വിശ്വസനീയമായ രോഗനിർണയം നേടാൻ കഴിയും, കാരണം ഇത് പാറ്റെല്ലോഫെമറൽ സന്ധിയുടെ മികച്ച ദൃശ്യവൽക്കരണം നൽകുന്നു; എന്നിരുന്നാലും, പാറ്റെല്ലർ കോണ്ട്രോമലാസിയയുടെ തീവ്രതയും ലക്ഷണങ്ങളുടെ അളവും തമ്മിൽ വ്യക്തമായ ബന്ധമില്ല. അതിനാൽ, ഈ ലക്ഷണങ്ങൾ ആർത്രോസ്കോപ്പിക്ക് ഒരു സൂചനയായിരിക്കരുത്. കൂടാതെ, ഒരു ആക്രമണാത്മക ഡയഗ്നോസ്റ്റിക് രീതിയായും ഒരു രീതിയായും ആർത്രോഗ്രാഫി സാധാരണയായി രോഗത്തിന്റെ വിപുലമായ ഘട്ടങ്ങളിൽ മാത്രമേ ഉപയോഗിക്കുന്നുള്ളൂ. നഗ്നനേത്രങ്ങൾക്ക് രൂപാന്തര തരുണാസ്ഥി നഷ്ടം ദൃശ്യമാകുന്നതിന് മുമ്പ് തരുണാസ്ഥിയിലെ നിഖേദ്, ആന്തരിക തകരാറുകൾ എന്നിവ കണ്ടെത്താനുള്ള അതുല്യമായ കഴിവ് വാഗ്ദാനം ചെയ്യുന്ന ഒരു നോൺ-ഇൻവേസീവ് ഡയഗ്നോസ്റ്റിക് രീതിയാണ് MRI.
IV. കോണ്ട്രോമലേഷ്യ പാറ്റെല്ല പഴയപടിയാകാം അല്ലെങ്കിൽ പാറ്റെല്ലോഫെമോറൽ ആർത്രൈറ്റിസായി മാറിയേക്കാം. രോഗത്തിന്റെ പ്രാരംഭ ഘട്ടത്തിൽ ഫലപ്രദമായ യാഥാസ്ഥിതിക ചികിത്സ ഉടനടി നൽകണം. അപ്പോൾ, യാഥാസ്ഥിതിക ചികിത്സയിൽ എന്താണ് ഉൾപ്പെടുന്നത്?
പ്രാരംഭ ഘട്ടത്തിൽ (ഘട്ടം I മുതൽ II വരെ), പാറ്റെല്ലാർ തരുണാസ്ഥിക്ക് ഇപ്പോഴും നന്നാക്കാനുള്ള കഴിവുണ്ടെന്ന് പൊതുവെ വിശ്വസിക്കപ്പെടുന്നു, അതിനാൽ ഫലപ്രദമായ ശസ്ത്രക്രിയേതര ചികിത്സ നടത്തണം. ഇതിൽ പ്രധാനമായും പ്രവർത്തന നിയന്ത്രണമോ വിശ്രമമോ, ആവശ്യമുള്ളപ്പോൾ സ്റ്റിറോയിഡൽ അല്ലാത്ത വിരുദ്ധ ബാഹ്യാവിഷ്ക്കാര മരുന്നുകളുടെ ഉപയോഗവും ഉൾപ്പെടുന്നു. കൂടാതെ, ക്വാഡ്രിസെപ്സ് പേശിയെ ശക്തിപ്പെടുത്തുന്നതിനും കാൽമുട്ട് സന്ധികളുടെ സ്ഥിരത വർദ്ധിപ്പിക്കുന്നതിനും ഒരു ഫിസിക്കൽ തെറാപ്പിസ്റ്റിന്റെ മേൽനോട്ടത്തിൽ വ്യായാമം ചെയ്യാൻ രോഗികളെ പ്രോത്സാഹിപ്പിക്കണം.
ഇമ്മൊബിലൈസേഷൻ സമയത്ത് സാധാരണയായി കാൽമുട്ട് ബ്രേസുകളോ കാൽമുട്ട് ഓർത്തോസുകളോ ധരിക്കാറുണ്ട്, പ്ലാസ്റ്റർ ഫിക്സേഷൻ കഴിയുന്നത്ര ഒഴിവാക്കണം, കാരണം ഇത് ആർട്ടിക്യുലാർ തരുണാസ്ഥിയുടെ ഉപയോഗശൂന്യമായ പരിക്കിലേക്ക് നയിച്ചേക്കാം; ബ്ലോക്കേഡ് തെറാപ്പിക്ക് രോഗലക്ഷണങ്ങൾ ഒഴിവാക്കാൻ കഴിയുമെങ്കിലും, ഹോർമോണുകൾ ഗ്ലൈക്കോപ്രോട്ടീനുകളുടെയും കൊളാജന്റെയും സമന്വയത്തെ തടയുകയും തരുണാസ്ഥിയുടെ നന്നാക്കലിനെ ബാധിക്കുകയും ചെയ്യുന്നതിനാൽ അവ ഉപയോഗിക്കുകയോ മിതമായി ഉപയോഗിക്കുകയോ ചെയ്യരുത്; സന്ധി വീക്കവും വേദനയും പെട്ടെന്ന് വഷളാകുമ്പോൾ, ഐസ് കംപ്രസ്സുകൾ പ്രയോഗിക്കാവുന്നതാണ്, കൂടാതെ 48 മണിക്കൂറിനു ശേഷം ഫിസിക്കൽ തെറാപ്പിയും വാം കംപ്രസ്സുകളും പ്രയോഗിക്കാവുന്നതാണ്.
V. അവസാന ഘട്ടത്തിലുള്ള രോഗികളിൽ, ആർട്ടിക്യുലാർ തരുണാസ്ഥിയുടെ നന്നാക്കൽ കഴിവ് മോശമാണ്, അതിനാൽ യാഥാസ്ഥിതിക ചികിത്സ പലപ്പോഴും ഫലപ്രദമല്ല, ശസ്ത്രക്രിയാ ചികിത്സ ആവശ്യമാണ്. ശസ്ത്രക്രിയാ ചികിത്സയിൽ എന്താണ് ഉൾപ്പെടുന്നത്?
ശസ്ത്രക്രിയയ്ക്കുള്ള സൂചനകളിൽ ഇവ ഉൾപ്പെടുന്നു: നിരവധി മാസത്തെ കർശനമായ യാഥാസ്ഥിതിക ചികിത്സയ്ക്ക് ശേഷവും, പാറ്റെല്ലാർ വേദന നിലനിൽക്കുന്നു; ജന്മനാ അല്ലെങ്കിൽ സ്വായത്തമാക്കിയ വൈകല്യമുണ്ടെങ്കിൽ, ശസ്ത്രക്രിയാ ചികിത്സ പരിഗണിക്കാം. ഔട്ടർബ്രിഡ്ജ് III-IV തരുണാസ്ഥി കേടുപാടുകൾ സംഭവിച്ചാൽ, ആ വൈകല്യം ഒരിക്കലും യഥാർത്ഥ ആർട്ടിക്യുലാർ തരുണാസ്ഥി കൊണ്ട് നിറയ്ക്കാൻ കഴിയില്ല. ഈ സമയത്ത്, വിട്ടുമാറാത്ത ഓവർലോഡ് ഉപയോഗിച്ച് തരുണാസ്ഥി കേടുപാടുകൾ സംഭവിച്ച ഭാഗം ഷേവ് ചെയ്യുന്നത് കൊണ്ട് ആർട്ടിക്യുലാർ ഉപരിതല ഡീജനറേഷൻ പ്രക്രിയ തടയാൻ കഴിയില്ല.
ശസ്ത്രക്രിയാ രീതികളിൽ ഇവ ഉൾപ്പെടുന്നു:
(1) കോണ്ട്രോമലാസിയ പാറ്റെല്ല രോഗനിർണ്ണയത്തിനും ചികിത്സയ്ക്കുമുള്ള ഫലപ്രദമായ മാർഗങ്ങളിലൊന്നാണ് ആർത്രോസ്കോപ്പിക് ശസ്ത്രക്രിയ. സൂക്ഷ്മദർശിനിയിലൂടെ തരുണാസ്ഥിയുടെ പ്രതലത്തിലെ മാറ്റങ്ങൾ നേരിട്ട് നിരീക്ഷിക്കാൻ ഇതിന് കഴിയും. നേരിയ കേസുകളിൽ, പാറ്റെല്ലർ ആർട്ടിക്യുലാർ തരുണാസ്ഥിയിലെ ചെറിയ മണ്ണൊലിപ്പ് മുറിവുകൾ നീക്കം ചെയ്ത് നന്നാക്കാൻ സഹായിക്കും.
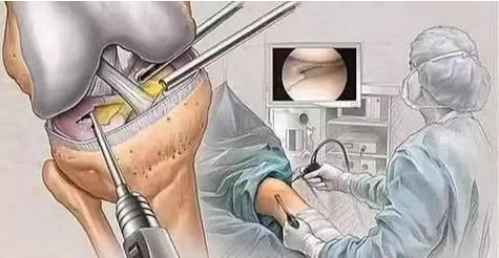

(2) ലാറ്ററൽ ഫെമറൽ കോണ്ടൈൽ എലവേഷൻ; (3) പാറ്റെല്ലാർ തരുണാസ്ഥി ഉപരിതല വിച്ഛേദനം. തരുണാസ്ഥി നന്നാക്കൽ പ്രോത്സാഹിപ്പിക്കുന്നതിനായി ചെറിയ തരുണാസ്ഥി കേടുപാടുകൾ ഉള്ള രോഗികൾക്ക് ഈ ശസ്ത്രക്രിയ നടത്തുന്നു; (4) പാറ്റെല്ലാർ തരുണാസ്ഥി ഉപരിതലത്തിന് ഗുരുതരമായ കേടുപാടുകൾ സംഭവിച്ച രോഗികൾക്ക് പാറ്റെല്ലാർ വിച്ഛേദനം നടത്തുന്നു.
പോസ്റ്റ് സമയം: നവംബർ-15-2024










