നാവിക്യുലാർ അസ്ഥിയിലെ എല്ലാ അക്യൂട്ട് ഒടിവുകളിലും ഏകദേശം 5-15% ൽ നാവിക്കുലാർ മാലൂണിയൻ സംഭവിക്കുന്നു, ഏകദേശം 3% ൽ നാവിക്യുലാർ നെക്രോസിസ് സംഭവിക്കുന്നു. രോഗനിർണയം നടക്കാത്തതോ വൈകിയതോ ആയ അവസ്ഥ, ഫ്രാക്ചർ ലൈനിന്റെ പ്രോക്സിമൽ സാമീപ്യം, 1 മില്ലിമീറ്ററിൽ കൂടുതൽ സ്ഥാനചലനം, കാർപൽ അസ്ഥിരതയോടുകൂടിയ ഒടിവ് എന്നിവയാണ് നാവിക്യുലാർ മാലൂണിയനുള്ള അപകട ഘടകങ്ങൾ. ചികിത്സിച്ചില്ലെങ്കിൽ, നാവിക്യുലാർ ഓസ്റ്റിയോകോണ്ട്രൽ നോൺയൂണിയൻ പലപ്പോഴും ട്രോമാറ്റിക് ആർത്രൈറ്റിസുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു, ഇത് നാവിക്യുലാർ ഓസ്റ്റിയോകോണ്ട്രൽ നോൺയൂണിയൻ എന്നും അറിയപ്പെടുന്നു, ഇത് കൊലാപ്പിംഗ് ഓസ്റ്റിയോആർത്രൈറ്റിസുമായി കൂടിച്ചേർന്നതാണ്.
വാസ്കുലറൈസ്ഡ് ഫ്ലാപ്പ് ഉപയോഗിച്ചോ അല്ലാതെയോ ഉള്ള അസ്ഥി ഗ്രാഫ്റ്റിംഗ്, നാവിക്കുലാർ ഓസ്റ്റിയോകോണ്ട്രൽ നോൺയൂണിയൻ ചികിത്സിക്കാൻ ഉപയോഗിക്കാം. എന്നിരുന്നാലും, നാവിക്കുലാർ അസ്ഥിയുടെ പ്രോക്സിമൽ ധ്രുവത്തിലെ ഓസ്റ്റിയോനെക്രോസിസ് ഉള്ള രോഗികൾക്ക്, വാസ്കുലർ ടിപ്പ് ഇല്ലാതെ അസ്ഥി ഗ്രാഫ്റ്റിംഗിന്റെ ഫലങ്ങൾ തൃപ്തികരമല്ല, കൂടാതെ അസ്ഥി രോഗശാന്തി നിരക്ക് 40%-67% മാത്രമാണ്. ഇതിനു വിപരീതമായി, വാസ്കുലറൈസ്ഡ് ഫ്ലാപ്പുകളുള്ള അസ്ഥി ഗ്രാഫ്റ്റുകളുടെ രോഗശാന്തി നിരക്ക് 88%-91% വരെ ഉയർന്നേക്കാം. ക്ലിനിക്കൽ പ്രാക്ടീസിലെ പ്രധാന വാസ്കുലറൈസ്ഡ് അസ്ഥി ഫ്ലാപ്പുകളിൽ 1,2-ICSRA- ടിപ്പ്ഡ് ഡിസ്റ്റൽ റേഡിയസ് ഫ്ലാപ്പ്, ബോൺ ഗ്രാഫ്റ്റ് + വാസ്കുലർ ബണ്ടിൽ ഇംപ്ലാന്റ്, പാമർ റേഡിയസ് ഫ്ലാപ്പ്, വാസ്കുലറൈസ്ഡ് ടിപ്പുള്ള ഫ്രീ ഇലിയാക് ബോൺ ഫ്ലാപ്പ്, മീഡിയൽ ഫെമറൽ കോണ്ടിലാർ ബോൺ ഫ്ലാപ്പ് (MFC VBG) മുതലായവ ഉൾപ്പെടുന്നു. വാസ്കുലറൈസ്ഡ് ടിപ്പ് ഉപയോഗിച്ചുള്ള അസ്ഥി ഗ്രാഫ്റ്റിംഗിന്റെ ഫലങ്ങൾ തൃപ്തികരമാണ്. മെറ്റാകാർപൽ കൊപ്ലാപിൽ നാവിക്യുലാർ ഫ്രാക്ചറുകളുടെ ചികിത്സയിൽ ഫ്രീ MFC VBG ഫലപ്രദമാണെന്ന് തെളിയിക്കപ്പെട്ടിട്ടുണ്ട്, കൂടാതെ MFC VBG ഡിസെൻഡിംഗ് കാൽമുട്ട് ആർട്ടറിയുടെ ആർട്ടിക്യുലാർ ബ്രാഞ്ച് പ്രധാന ട്രോഫിക് ബ്രാഞ്ചായി ഉപയോഗിക്കുന്നു. മറ്റ് ഫ്ലാപ്പുകളുമായി താരതമ്യപ്പെടുത്തുമ്പോൾ, MFC VBG നാവിക്യുലാർ അസ്ഥിയുടെ സാധാരണ രൂപം പുനഃസ്ഥാപിക്കുന്നതിന് ആവശ്യമായ ഘടനാപരമായ പിന്തുണ നൽകുന്നു, പ്രത്യേകിച്ച് വളഞ്ഞ പുറം വൈകല്യമുള്ള നാവിക്യുലാർ ഫ്രാക്ചർ ഓസ്റ്റിയോചോൻഡ്രോസിസിൽ (ചിത്രം 1). പ്രോഗ്രസീവ് കാർപൽ കൊഴിഞ്ഞുപോകലുള്ള നാവിക്യുലാർ ഓസ്റ്റിയോചോൻഡ്രൽ ഓസ്റ്റിയോനെക്രോസിസിന്റെ ചികിത്സയിൽ, 1,2-ICSRA- ടിപ്പ്ഡ് ഡിസ്റ്റൽ റേഡിയസ് ഫ്ലാപ്പിന് 40% മാത്രമേ അസ്ഥി രോഗശാന്തി നിരക്ക് ഉള്ളൂ എന്ന് റിപ്പോർട്ട് ചെയ്യപ്പെട്ടിട്ടുണ്ട്, അതേസമയം MFC VBG യുടെ അസ്ഥി രോഗശാന്തി നിരക്ക് 100% ആണ്.
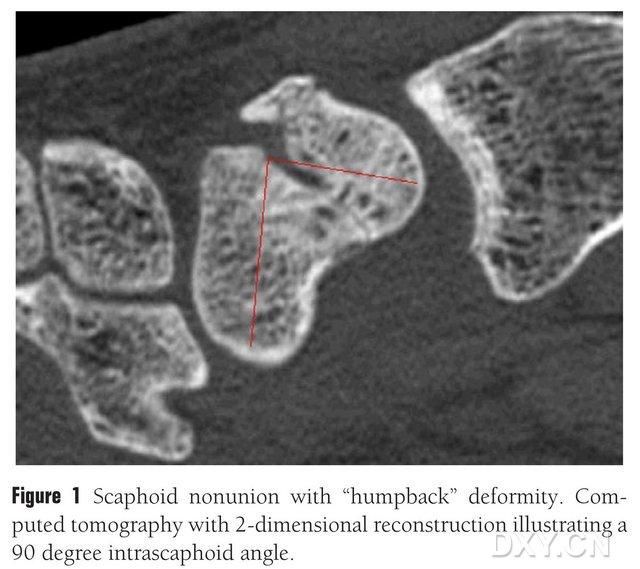
ചിത്രം 1. "കുനിഞ്ഞ പുറം" വൈകല്യമുള്ള നാവിക്യുലാർ അസ്ഥിയുടെ ഒടിവ്, സിടി നാവിക്യുലാർ അസ്ഥികൾക്കിടയിലുള്ള ഫ്രാക്ചർ ബ്ലോക്ക് ഏകദേശം 90° കോണിൽ കാണിക്കുന്നു.
ശസ്ത്രക്രിയയ്ക്ക് മുമ്പുള്ള തയ്യാറെടുപ്പ്
ബാധിച്ച കൈത്തണ്ടയുടെ ശാരീരിക പരിശോധനയ്ക്ക് ശേഷം, കൈത്തണ്ട തകർച്ചയുടെ അളവ് വിലയിരുത്താൻ ഇമേജിംഗ് പഠനങ്ങൾ നടത്തണം. ഒടിവിന്റെ സ്ഥാനം, സ്ഥാനചലനത്തിന്റെ അളവ്, ഒടിഞ്ഞ അറ്റത്തിന്റെ പുനഃശോഷണം അല്ലെങ്കിൽ സ്ക്ലിറോസിസ് എന്നിവയുടെ സാന്നിധ്യം എന്നിവ സ്ഥിരീകരിക്കാൻ പ്ലെയിൻ റേഡിയോഗ്രാഫുകൾ ഉപയോഗപ്രദമാണ്. ≤1.52 എന്ന പരിഷ്കരിച്ച കൈത്തണ്ട ഉയര അനുപാതം (ഉയരം/വീതി) അല്ലെങ്കിൽ 15°-ൽ കൂടുതലുള്ള റേഡിയൽ ലൂണേറ്റ് ആംഗിൾ ഉപയോഗിച്ച് കൈത്തണ്ട തകർച്ച, കൈത്തണ്ടയുടെ ഡോർസൽ അസ്ഥിരത (DISI) എന്നിവ വിലയിരുത്താൻ പിൻഭാഗത്തെ മുൻഭാഗത്തെ ചിത്രങ്ങൾ ഉപയോഗിക്കുന്നു. നാവിക്യുലാർ അസ്ഥിയുടെ തെറ്റായ അലൈൻമെന്റ് അല്ലെങ്കിൽ ഓസ്റ്റിയോനെക്രോസിസ് നിർണ്ണയിക്കാൻ MRI അല്ലെങ്കിൽ CT സഹായിക്കും. 45°-ൽ കൂടുതൽ നാവിക്യുലാർ ആംഗിൾ ഉള്ള നാവിക്യുലാർ അസ്ഥിയുടെ ലാറ്ററൽ റേഡിയോഗ്രാഫുകൾ അല്ലെങ്കിൽ ചരിഞ്ഞ സാഗിറ്റൽ CT നാവിക്യുലാർ അസ്ഥിയുടെ ചുരുങ്ങലിനെ സൂചിപ്പിക്കുന്നു, ഇത് "ബോവ്ഡ് ബാക്ക് ഡിഫോർമിറ്റി" എന്നറിയപ്പെടുന്നു. MRI T1, T2 ലോ സിഗ്നൽ നാവിക്യുലാർ അസ്ഥിയുടെ നെക്രോസിസിനെ സൂചിപ്പിക്കുന്നു, എന്നാൽ ഒടിവിന്റെ രോഗശാന്തി നിർണ്ണയിക്കുന്നതിൽ MRIക്ക് വ്യക്തമായ പ്രാധാന്യമില്ല.
സൂചനകളും വിപരീതഫലങ്ങളും:
വളഞ്ഞ പുറം വൈകല്യവും DISI യും ഉള്ള നാവിക്കുലാർ ഓസ്റ്റിയോകോണ്ട്രൽ നോൺയൂണിയൻ; MRI-യിൽ നാവിക്യുലാർ അസ്ഥിയുടെ ഇസ്കെമിക് നെക്രോസിസ്, ടൂർണിക്യൂട്ട് ഇൻട്രാ ഓപ്പറേറ്റീവ് അയവ്, നാവിക്യുലാർ അസ്ഥിയുടെ ഒടിവ് തകർന്ന അറ്റം നിരീക്ഷിക്കൽ എന്നിവ കാണിക്കുന്നു; പ്രാരംഭ വെഡ്ജ് ബോൺ ഗ്രാഫ്റ്റിംഗിന്റെയോ സ്ക്രൂ ഇന്റേണൽ ഫിക്സേഷന്റെയോ പരാജയത്തിന് ഒരു വലിയ VGB ഘടനാപരമായ അസ്ഥി ഗ്രാഫ്റ്റിംഗ് ആവശ്യമാണ് (>1cm3). റേഡിയൽ കാർപൽ ജോയിന്റിലെ ഓസ്റ്റിയോ ആർത്രൈറ്റിസിന്റെ ശസ്ത്രക്രിയയ്ക്ക് മുമ്പോ ശസ്ത്രക്രിയയ്ക്കിടയിലോ കണ്ടെത്തലുകൾ; തകരുന്ന ഓസ്റ്റിയോ ആർത്രൈറ്റിസുള്ള കാര്യമായ നാവിക്യുലാർ മാലുയൂണിയൻ സംഭവിച്ചിട്ടുണ്ടെങ്കിൽ, റിസ്റ്റ് ഡിനർവേഷൻ, നാവിക്യുലാർ ഓസ്റ്റിയോടോമി, ക്വാഡ്രാങ്കുലാർ ഫ്യൂഷൻ, പ്രോക്സിമൽ കാർപൽ ഓസ്റ്റിയോടോമി, ടോട്ടൽ കാർപൽ ഫ്യൂഷൻ മുതലായവ ആവശ്യമായി വന്നേക്കാം; നാവിക്യുലാർ മാലുയൂണിയൻ, പ്രോക്സിമൽ നെക്രോസിസ്, പക്ഷേ സാധാരണ നാവിക്യുലാർ അസ്ഥി രൂപഘടനയോടെ (ഉദാഹരണത്തിന്, പ്രോക്സിമൽ പോളിലേക്കുള്ള മോശം രക്ത വിതരണം ഉള്ള നോൺ-ഡിസ്പ്ലേസ്ഡ് നാവിക്യുലാർ ഫ്രാക്ചർ); ഓസ്റ്റിയോനെക്രോസിസ് ഇല്ലാതെ നാവിക്യുലാർ മാലുയൂണിയന്റെ ചുരുക്കൽ. (1,2-ICSRA ഒരു ഡിസ്റ്റൽ റേഡിയസ് ഫ്ലാപ്പിന് പകരമായി ഉപയോഗിക്കാം).
അപ്ലൈഡ് അനാട്ടമി
നിരവധി ചെറിയ ഇന്റർസോസിയസ് ട്രോഫോബ്ലാസ്റ്റിക് പാത്രങ്ങളാണ് (ശരാശരി 30, 20-50) MFC VBG നൽകുന്നത്, ഇതിൽ ഏറ്റവും സമൃദ്ധമായ രക്ത വിതരണം മീഡിയൽ ഫെമറൽ കോണ്ടിലിന് (ശരാശരി 6.4) പിൻഭാഗത്തായി താഴെയാണ്, തുടർന്ന് ആന്റീരിയർലി സുപ്പീരിയർ (ശരാശരി 4.9) (ചിത്രം 2). ഈ ട്രോഫോബ്ലാസ്റ്റിക് പാത്രങ്ങൾ പ്രധാനമായും വിതരണം ചെയ്തത് ഡിസെൻഡിംഗ് ജെനിക്കുലേറ്റ് ആർട്ടറി (DGA) ഉം/അല്ലെങ്കിൽ സുപ്പീരിയർ മീഡിയൽ ജെനിക്കുലേറ്റ് ആർട്ടറി (SMGA) ഉം ആണ്, ഇത് സർഫിഷ്യൽ ഫെമറൽ ആർട്ടറിയുടെ ഒരു ശാഖയാണ്, ഇത് ആർട്ടിക്യുലാർ, മസ്കുലോക്യുട്ടേനിയസ്, കൂടാതെ/അല്ലെങ്കിൽ സഫീനസ് നാഡി ശാഖകൾക്കും കാരണമാകുന്നു. മീഡിയൽ മാലിയോളസിന്റെ മീഡിയൽ എമിനൻസിനോട് ചേർന്നുള്ള ഉപരിതല ഫെമറൽ ആർട്ടറിയിൽ നിന്നോ അല്ലെങ്കിൽ ആർട്ടിക്യുലാർ ഉപരിതലത്തോട് ചേർന്ന് 13.7 സെ.മീ (10.5-17.5 സെ.മീ) അകലെയോ ആണ് DGA ഉത്ഭവിച്ചത്, കൂടാതെ കഡാവെറിക് മാതൃകകളിൽ ശാഖകളുടെ സ്ഥിരത 89% ആയിരുന്നു (ചിത്രം 3). മീഡിയൽ മാലിയോളസ് വിള്ളലിന് സമീപത്തോ ആർട്ടിക്യുലാർ പ്രതലത്തിന് സമീപത്തോ 13.7 സെന്റിമീറ്റർ (10.5 സെന്റിമീറ്റർ-17.5 സെന്റിമീറ്റർ) ഉയരത്തിൽ സ്ഥിതിചെയ്യുന്ന ഉപരിപ്ലവമായ ഫെമറൽ ആർട്ടറിയിൽ നിന്നാണ് ഡിജിഎ ഉത്ഭവിക്കുന്നത്, ഒരു കഡാവെറിക് സ്പെസിമെൻ 100% ശാഖാ സ്ഥിരതയും ഏകദേശം 0.78 മില്ലീമീറ്റർ വ്യാസവും കാണിക്കുന്നു. അതിനാൽ, ഡിജിഎ അല്ലെങ്കിൽ എസ്എംജിഎ സ്വീകാര്യമാണ്, എന്നിരുന്നാലും പാത്രത്തിന്റെ നീളവും വ്യാസവും കാരണം ആദ്യത്തേത് ടിബിയയ്ക്ക് കൂടുതൽ അനുയോജ്യമാണ്.
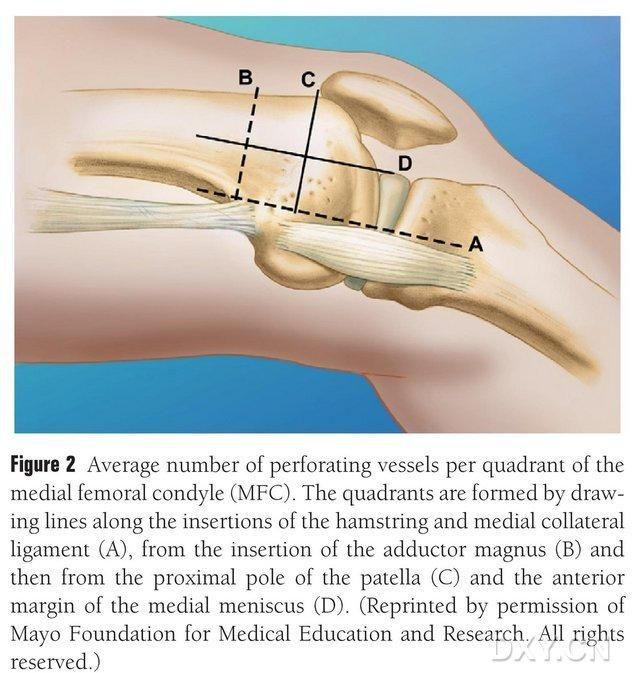
ചിത്രം 2. സെമിറ്റെൻഡിനോസസിനും മീഡിയൽ കൊളാറ്ററൽ ലിഗമെന്റ് എയ്ക്കും ഇടയിലുള്ള തിരശ്ചീന രേഖയിലൂടെ എംഎഫ്സി ട്രോഫോബ്ലാസ്റ്റ് പാത്രങ്ങളുടെ ഫോർ-ക്വാഡ്രന്റ് വിതരണം, ഗ്രേറ്റർ ട്രോചാന്റർ ബി യുടെ രേഖ, പാറ്റേല സി യുടെ സുപ്പീരിയർ പോളിന്റെ രേഖ, ആന്റീരിയർ മെനിസ്കസ് ഡി യുടെ രേഖ.
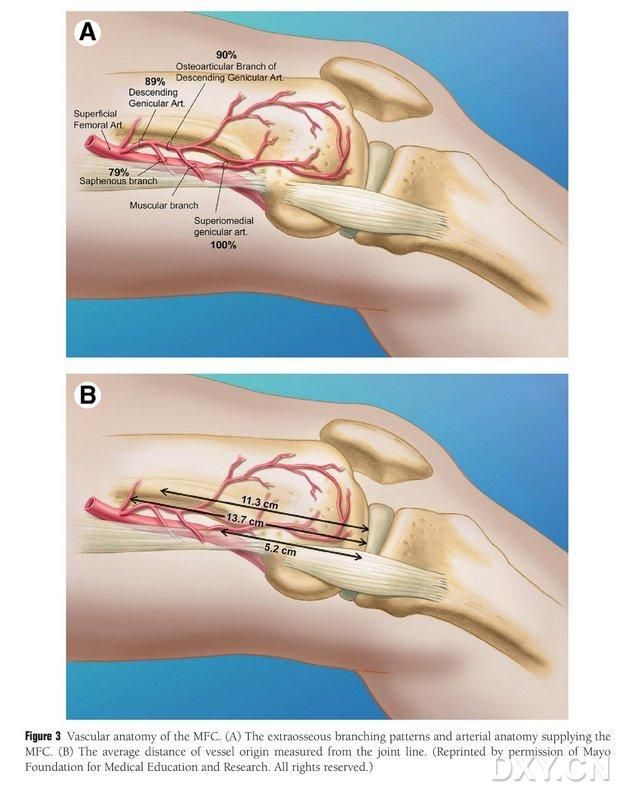
ചിത്രം 3. MFC വാസ്കുലർ അനാട്ടമി: (A) എക്സ്ട്രാസോസിയസ് ബ്രാഞ്ചുകളും MFC ട്രോഫോബ്ലാസ്റ്റിക് വാസ്കുലർ അനാട്ടമിയും, (B) ജോയിന്റ് ലൈനിൽ നിന്നുള്ള വാസ്കുലർ ഉത്ഭവത്തിന്റെ ദൂരം
ശസ്ത്രക്രിയാ പ്രവേശനം
രോഗിയെ ജനറൽ അനസ്തേഷ്യയിൽ കമിഴ്ന്ന് കിടത്തി, ബാധിച്ച അവയവം കൈ ശസ്ത്രക്രിയാ മേശയിൽ വയ്ക്കുന്നു. സാധാരണയായി, ദാതാവിന്റെ അസ്ഥി ഫ്ലാപ്പ് ഇപ്സിലാറ്ററൽ മീഡിയൽ ഫെമറൽ കോണ്ടിലിൽ നിന്ന് എടുക്കുന്നു, അതുവഴി ശസ്ത്രക്രിയയ്ക്ക് ശേഷം രോഗിക്ക് ക്രച്ചസുമായി നീങ്ങാൻ കഴിയും. കാൽമുട്ടിന്റെ അതേ വശത്ത് മുമ്പ് ആഘാതമോ ശസ്ത്രക്രിയയോ ഉണ്ടായിട്ടുണ്ടെങ്കിൽ കോൺട്രാലാറ്ററൽ കാൽമുട്ടും തിരഞ്ഞെടുക്കാം. കാൽമുട്ട് വളച്ച് ഇടുപ്പ് ബാഹ്യമായി തിരിക്കുന്നു, കൂടാതെ മുകൾ ഭാഗത്തും താഴെയുമുള്ള അവയവങ്ങളിൽ ടൂർണിക്കറ്റുകൾ പ്രയോഗിക്കുന്നു. ശസ്ത്രക്രിയാ സമീപനം എക്സ്റ്റൻഡഡ് റസ് സമീപനമായിരുന്നു, അതിൽ മുറിവ് തിരശ്ചീന കാർപൽ ടണലിന് 8 സെന്റീമീറ്റർ പ്രോക്സിമലിൽ ആരംഭിച്ച് റേഡിയൽ ഫ്ലെക്സർ കാർപി റേഡിയലിസ് ടെൻഡോണിന്റെ റേഡിയൽ അരികിൽ നിന്ന് വളരെ അകലെയായി വ്യാപിക്കുകയും തുടർന്ന് വലിയ ട്രോചാന്ററിന്റെ തലത്തിൽ അവസാനിക്കുകയും ചെയ്യുന്നു. റേഡിയൽ ലോംഗിസിമസ് ടെൻഡോണിന്റെ ടെൻഡോൺ കവചം മുറിച്ച് ടെൻഡോൺ അൾനാർ ആയി വരയ്ക്കുന്നു, കൂടാതെ നേവിക്കുലാർ അസ്ഥിയുടെ പെരിഫറൽ മൃദുവായ ടിഷ്യുകളെ ശ്രദ്ധാപൂർവ്വം വേർതിരിക്കുന്നതിലൂടെ റേഡിയൽ ലൂണേറ്റ്, റേഡിയൽ നേവിക്കുലാർ ഹെഡ് ലിഗമെന്റുകൾ എന്നിവയിലൂടെ മൂർച്ചയുള്ള വിഭജനം വഴി നേവിക്കുലാർ അസ്ഥി തുറന്നുകാട്ടുന്നു, ഇത് നേവിക്കുലാർ അസ്ഥിയുടെ കൂടുതൽ എക്സ്പോഷർ അനുവദിക്കും (ചിത്രം 4). നേവിക്കുലാർ അസ്ഥിയുടെ നോൺ-യൂണിയൻ ഏരിയ, ആർട്ടിക്യുലാർ തരുണാസ്ഥിയുടെ ഗുണനിലവാരം, ഇസ്കെമിയയുടെ അളവ് എന്നിവ സ്ഥിരീകരിക്കുക. ടൂർണിക്യൂട്ട് അയഞ്ഞതിനുശേഷം, ഇസ്കെമിക് നെക്രോസിസ് ഉണ്ടോ എന്ന് നിർണ്ണയിക്കാൻ, നാവിക്കുലാർ അസ്ഥിയുടെ പ്രോക്സിമൽ പോൾ നിരീക്ഷിച്ച് പഞ്ചേറ്റ് രക്തസ്രാവം കണ്ടെത്തുക. നേവിക്കുലാർ നെക്രോസിസ് റേഡിയൽ കാർപൽ അല്ലെങ്കിൽ ഇന്റർകാർപൽ ആർത്രൈറ്റിസുമായി ബന്ധപ്പെട്ടിട്ടില്ലെങ്കിൽ, MFC VGB ഉപയോഗിക്കാം.
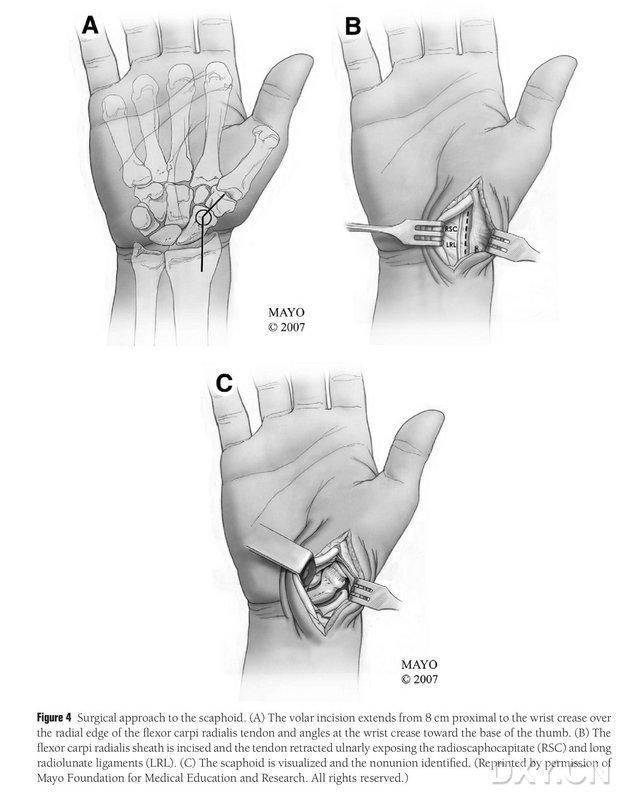
ചിത്രം 4. നാവിക്കുലാർ സർജിക്കൽ സമീപനം: (എ) മുറിവ് തിരശ്ചീന കാർപൽ ടണലിന് 8 സെന്റീമീറ്റർ പ്രോക്സിമലിൽ ആരംഭിച്ച് റേഡിയൽ ഫ്ലെക്സർ കാർപി റേഡിയലിസ് ടെൻഡോണിന്റെ റേഡിയൽ എഡ്ജ് ഇൻസിഷന്റെ വിദൂര ഭാഗത്തേക്ക് നീട്ടുന്നു, ഇത് തിരശ്ചീന കാർപൽ ടണലിൽ തള്ളവിരലിന്റെ അടിഭാഗത്തേക്ക് മടക്കിയിരിക്കുന്നു. (ബി) റേഡിയൽ ലോംഗിസിമസ് ടെൻഡോണിന്റെ ടെൻഡോൺ കവചം മുറിച്ച് ടെൻഡോൺ അൾനാർ ആയി വരയ്ക്കുന്നു, കൂടാതെ നാവിക്യുലാർ അസ്ഥി റേഡിയൽ ലൂണേറ്റ്, റേഡിയൽ നേവിക്കുലാർ ഹെഡ് ലിഗമെന്റുകൾക്കൊപ്പം മൂർച്ചയുള്ള വിഭജനം വഴി തുറന്നുകാട്ടപ്പെടുന്നു. (സി) നാവിക്യുലാർ ഓസിയസ് ഡിസ്കോൺടിന്യുറ്റിയുടെ വിസ്തീർണ്ണം തിരിച്ചറിയുക.
മധ്യഭാഗത്തെ ഫെമറൽ പേശിയുടെ പിൻഭാഗത്തെ അതിർത്തിയിൽ കാൽമുട്ട് ജോയിന്റ് ലൈനിന് സമീപത്തായി 15-20 സെന്റീമീറ്റർ നീളമുള്ള ഒരു മുറിവുണ്ടാക്കുകയും, MFC രക്ത വിതരണം വെളിപ്പെടുത്തുന്നതിനായി പേശി മുൻവശത്തേക്ക് പിൻവലിക്കുകയും ചെയ്യുന്നു (ചിത്രം 5). MFC രക്ത വിതരണം സാധാരണയായി DGA യുടെയും SMGA യുടെയും ആർട്ടിക്യുലാർ ശാഖകളിലൂടെയാണ് നൽകുന്നത്, സാധാരണയായി DGA യുടെ വലിയ സംയുക്ത ശാഖയെയും അനുബന്ധ സിരയെയും എടുക്കുന്നു. അസ്ഥി പ്രതലത്തിലെ പെരിയോസ്റ്റിയത്തെയും ട്രോഫോബ്ലാസ്റ്റിക് പാത്രങ്ങളെയും സംരക്ഷിക്കാൻ ശ്രദ്ധിച്ചുകൊണ്ട് വാസ്കുലർ പെഡിക്കിൾ സമീപത്തായി സ്വതന്ത്രമാക്കുന്നു.
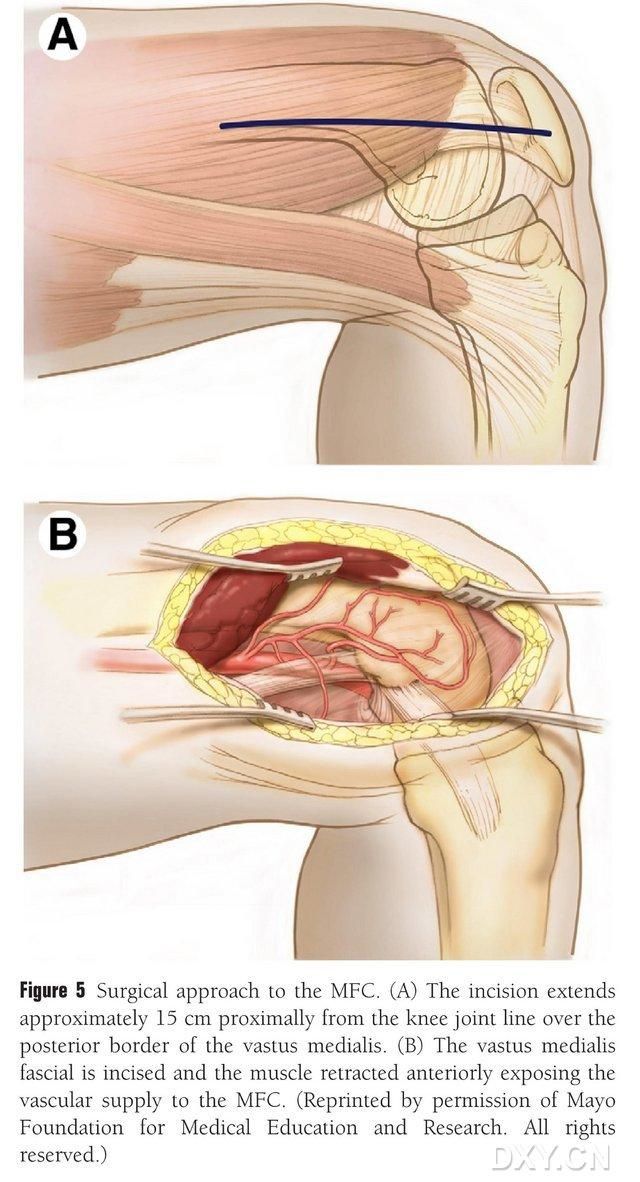
ചിത്രം 5. MFC യിലേക്കുള്ള ശസ്ത്രക്രിയാ പ്രവേശനം: (A) കാൽമുട്ട് ജോയിന്റ് ലൈനിന്റെ മധ്യഭാഗത്തെ ഫെമറൽ പേശിയുടെ പിൻഭാഗത്തെ അതിർത്തിയിൽ 15-20 സെന്റീമീറ്റർ നീളമുള്ള ഒരു മുറിവ് ഉണ്ടാക്കുന്നു. (B) MFC രക്ത വിതരണം വെളിപ്പെടുത്തുന്നതിനായി പേശി മുന്നിലേക്ക് പിൻവലിക്കുന്നു.
നാവിക്യുലാർ അസ്ഥി തയ്യാറാക്കൽ
നേവിക്കുലാർ ഡിഐഎസ്ഐ വൈകല്യം ശരിയാക്കുകയും ഇംപ്ലാന്റേഷന് മുമ്പ് ഓസ്റ്റിയോകോണ്ട്രൽ അസ്ഥി ഗ്രാഫ്റ്റിന്റെ വിസ്തീർണ്ണം തയ്യാറാക്കുകയും വേണം, അങ്ങനെ ഒരു സാധാരണ റേഡിയൽ ലൂണേറ്റ് ആംഗിൾ പുനഃസ്ഥാപിക്കേണ്ടതുണ്ട് (ചിത്രം 6). റേഡിയൽ ലൂണേറ്റ് ജോയിന്റ് ഉറപ്പിക്കുന്നതിനായി 0.0625-അടി (ഏകദേശം 1.5-മില്ലീമീറ്റർ) കിർഷ്നർ പിൻ ഡോർസൽ മുതൽ മെറ്റാകാർപൽ വരെ പെർക്യുട്ടേനിയസ് ആയി തുരക്കുന്നു, കൂടാതെ കൈത്തണ്ട നേരെയാക്കുമ്പോൾ നേവിക്കുലാർ മാലൂണിയൻ വിടവ് വെളിപ്പെടുന്നു. ഫ്രാക്ചർ സ്പേസ് മൃദുവായ ടിഷ്യു നീക്കം ചെയ്യുകയും പ്ലേറ്റ് സ്പ്രെഡർ ഉപയോഗിച്ച് കൂടുതൽ മുന്നോട്ട് വയ്ക്കുകയും ചെയ്യുന്നു. അസ്ഥി പരത്തുന്നതിനും ഇംപ്ലാന്റ് ഫ്ലാപ്പ് ഒരു വെഡ്ജിനേക്കാൾ ചതുരാകൃതിയിലുള്ള ഘടനയോട് സാമ്യമുള്ളതാണെന്ന് ഉറപ്പാക്കുന്നതിനും ഒരു ചെറിയ റെസിപ്രോക്കേറ്റിംഗ് സോ ഉപയോഗിക്കുന്നു, ഇതിന് നേവിക്കുലാർ വിടവ് ഡോർസൽ വശത്തേക്കാൾ പാമർ വശത്ത് വിശാലമായ വിടവോടെ കൈകാര്യം ചെയ്യേണ്ടതുണ്ട്. വിടവ് തുറന്നതിനുശേഷം, ഗ്രാഫ്റ്റിന്റെ എല്ലാ വശങ്ങളിലും സാധാരണയായി 10-12 മില്ലീമീറ്റർ നീളമുള്ള അസ്ഥി ഗ്രാഫ്റ്റിന്റെ വ്യാപ്തി നിർണ്ണയിക്കാൻ വൈകല്യം മൂന്ന് അളവുകളിൽ അളക്കുന്നു.
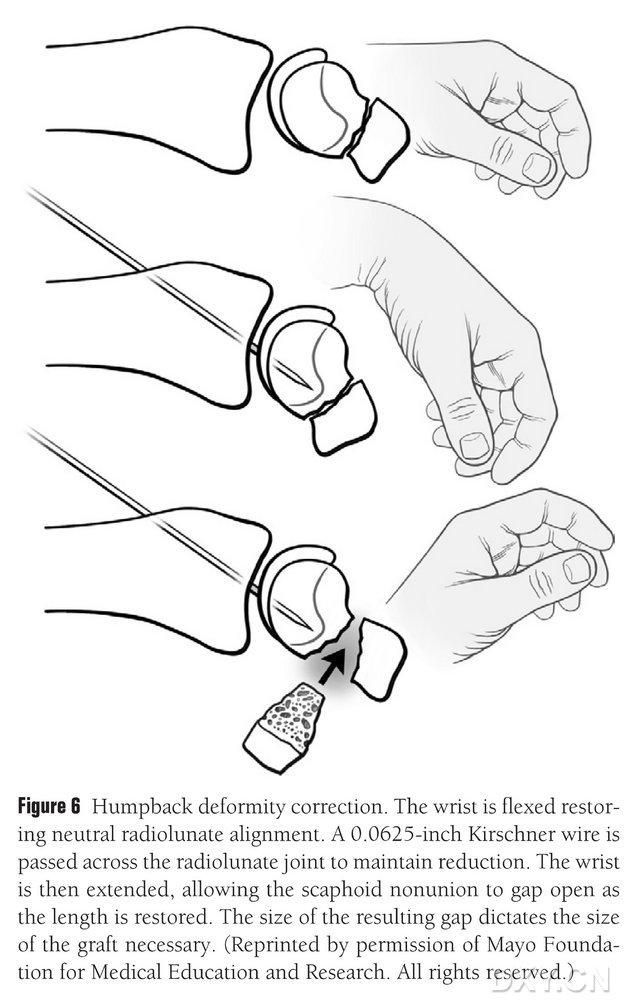
ചിത്രം 6. സാധാരണ റേഡിയൽ-ലൂണാർ വിന്യാസം പുനഃസ്ഥാപിക്കുന്നതിനായി, കൈത്തണ്ടയുടെ ഫ്ലൂറോസ്കോപ്പിക് ഫ്ലെക്സിഷൻ ഉപയോഗിച്ച്, നാവിക്യുലാറിന്റെ വളഞ്ഞ പുറം വൈകല്യം തിരുത്തൽ. റേഡിയൽ ലൂണേറ്റ് ജോയിന്റ് ഉറപ്പിക്കുന്നതിനായി 0.0625-അടി (ഏകദേശം 1.5-മില്ലീമീറ്റർ) കിർഷ്നർ പിൻ ഡോർസൽ മുതൽ മെറ്റാകാർപൽ വരെ പെർക്യുട്ടേനിയസ് ആയി തുരക്കുന്നു, നാവിക്യുലാർ മാല്യൂണിയൻ വിടവ് തുറന്നുകാട്ടുകയും കൈത്തണ്ട നേരെയാക്കുമ്പോൾ നാവിക്യുലാർ അസ്ഥിയുടെ സാധാരണ ഉയരം പുനഃസ്ഥാപിക്കുകയും ചെയ്യുന്നു, വിടവിന്റെ വലുപ്പം തടസ്സപ്പെടുത്തേണ്ട ഫ്ലാപ്പിന്റെ വലുപ്പം പ്രവചിക്കുന്നു.
ഓസ്റ്റിയോടമി
മീഡിയൽ ഫെമറൽ കോണ്ടിലിന്റെ വാസ്കുലറൈസ്ഡ് ഏരിയ അസ്ഥി വേർതിരിച്ചെടുക്കുന്നതിനുള്ള സ്ഥലമായി തിരഞ്ഞെടുക്കുകയും അസ്ഥി വേർതിരിച്ചെടുക്കുന്നതിനുള്ള സ്ഥലം മതിയായ രീതിയിൽ അടയാളപ്പെടുത്തുകയും ചെയ്യുന്നു. മീഡിയൽ കൊളാറ്ററൽ ലിഗമെന്റിന് പരിക്കേൽക്കാതിരിക്കാൻ ശ്രദ്ധിക്കുക. പെരിയോസ്റ്റിയം മുറിച്ചിരിക്കുന്നു, ആവശ്യമുള്ള ഫ്ലാപ്പിന് അനുയോജ്യമായ വലുപ്പത്തിലുള്ള ഒരു ചതുരാകൃതിയിലുള്ള അസ്ഥി ഫ്ലാപ്പ് ഒരു റെസിപ്രോക്കേറ്റിംഗ് സോ ഉപയോഗിച്ച് മുറിക്കുന്നു, ഫ്ലാപ്പിന്റെ സമഗ്രത ഉറപ്പാക്കാൻ ഒരു വശത്ത് 45° യിൽ രണ്ടാമത്തെ അസ്ഥി ബ്ലോക്ക് മുറിക്കുന്നു (ചിത്രം 7). ഫ്ലാപ്പിന്റെ പെരിയോസ്റ്റിയം, കോർട്ടിക്കൽ അസ്ഥി, കാൻസലസ് അസ്ഥി എന്നിവ വേർതിരിക്കാതിരിക്കാൻ ശ്രദ്ധിക്കണം. ഫ്ലാപ്പിലൂടെയുള്ള രക്തപ്രവാഹം നിരീക്ഷിക്കാൻ താഴത്തെ അഗ്രഭാഗത്തെ ടൂർണിക്യൂട്ട് വിടണം, തുടർന്നുള്ള വാസ്കുലർ അനസ്റ്റോമോസിസിന് അനുവദിക്കുന്നതിന് വാസ്കുലർ പെഡിക്കിൾ കുറഞ്ഞത് 6 സെന്റിമീറ്ററെങ്കിലും സമീപത്ത് സ്വതന്ത്രമാക്കണം. ആവശ്യമെങ്കിൽ, ഫെമറൽ കോണ്ടിലിനുള്ളിൽ ചെറിയ അളവിൽ കാൻസലസ് അസ്ഥി തുടരാം. ഫെമറൽ കോണ്ടിലാർ വൈകല്യം ഒരു അസ്ഥി ഗ്രാഫ്റ്റ് സബ്സ്റ്റിറ്റ്യൂട്ടിൽ നിറയ്ക്കുകയും മുറിവ് വറ്റിക്കുകയും പാളികളായി അടയ്ക്കുകയും ചെയ്യുന്നു.
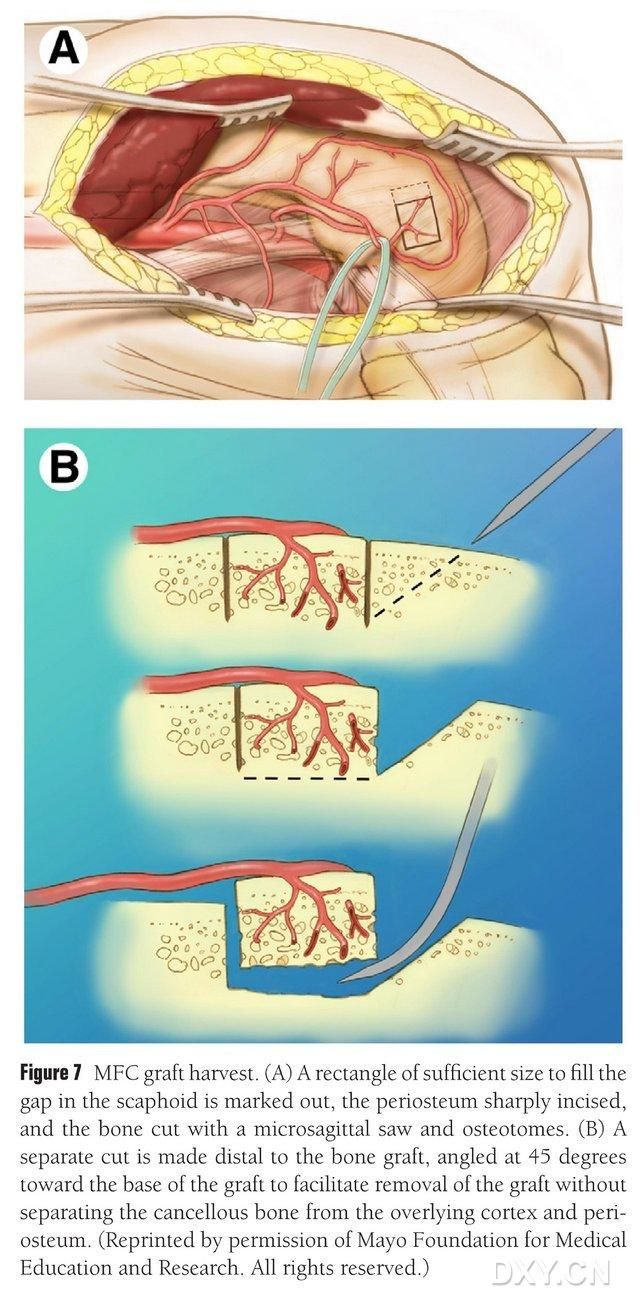
ചിത്രം 7. MFC അസ്ഥി ഫ്ലാപ്പ് നീക്കം ചെയ്യൽ. (A) നാവിക്യുലാർ സ്പേസ് നിറയ്ക്കാൻ പര്യാപ്തമായ ഓസ്റ്റിയോടോമി ഏരിയ അടയാളപ്പെടുത്തിയിരിക്കുന്നു, പെരിയോസ്റ്റിയം ഇൻസൈസ് ചെയ്യുന്നു, ആവശ്യമുള്ള ഫ്ലാപ്പിന് അനുയോജ്യമായ വലുപ്പത്തിലുള്ള ഒരു ചതുരാകൃതിയിലുള്ള അസ്ഥി ഫ്ലാപ്പ് ഒരു റെസിപ്രോക്കേറ്റിംഗ് സോ ഉപയോഗിച്ച് മുറിക്കുന്നു. (B) ഫ്ലാപ്പിന്റെ സമഗ്രത ഉറപ്പാക്കാൻ 45° യിൽ ഒരു വശത്ത് അസ്ഥിയുടെ രണ്ടാമത്തെ ഭാഗം മുറിക്കുന്നു.
ഫ്ലാപ്പ് ഇംപ്ലാന്റേഷനും ഫിക്സേഷനും
അസ്ഥി ഫ്ലാപ്പ് ഉചിതമായ ആകൃതിയിൽ ട്രിം ചെയ്യുന്നു, വാസ്കുലർ പെഡിക്കിൾ കംപ്രസ് ചെയ്യാതിരിക്കുകയോ പെരിയോസ്റ്റിയം കീറാതിരിക്കുകയോ ചെയ്യുന്നു. നാവിക്യുലാർ അസ്ഥി വൈകല്യമുള്ള സ്ഥലത്ത് ഫ്ലാപ്പ് സൌമ്യമായി ഘടിപ്പിച്ചിരിക്കുന്നു, താളവാദ്യങ്ങൾ ഒഴിവാക്കുന്നു, പൊള്ളയായ നാവിക്യുലാർ സ്ക്രൂകൾ ഉപയോഗിച്ച് ഉറപ്പിക്കുന്നു. ഇംപ്ലാന്റ് ചെയ്ത അസ്ഥി ബ്ലോക്കിന്റെ പാമർ മാർജിൻ നാവിക്യുലാർ അസ്ഥിയുടെ പാമർ മാർജിനുമായി തുല്യമാണെന്ന് ഉറപ്പാക്കാൻ ശ്രദ്ധിച്ചു അല്ലെങ്കിൽ തടസ്സം ഒഴിവാക്കാൻ അത് ചെറുതായി അമർത്തി. നാവിക്യുലാർ അസ്ഥി രൂപഘടന, ബലരേഖ, സ്ക്രൂ സ്ഥാനം എന്നിവ സ്ഥിരീകരിക്കുന്നതിന് ഫ്ലൂറോസ്കോപ്പി നടത്തി. വാസ്കുലർ ഫ്ലാപ്പ് ആർട്ടറിയെ റേഡിയൽ ആർട്ടറിയുടെ അറ്റം മുതൽ വശം വരെയും വെനസ് ടിപ്പ് റേഡിയൽ ആർട്ടറി കമ്പാനിയൻ സിരയുടെ അറ്റം മുതൽ അവസാനം വരെയും അനസ്റ്റോമോസ് ചെയ്യുന്നു (ചിത്രം 8). ജോയിന്റ് കാപ്സ്യൂൾ നന്നാക്കുന്നു, പക്ഷേ വാസ്കുലർ പെഡിക്കിൾ ഒഴിവാക്കുന്നു.
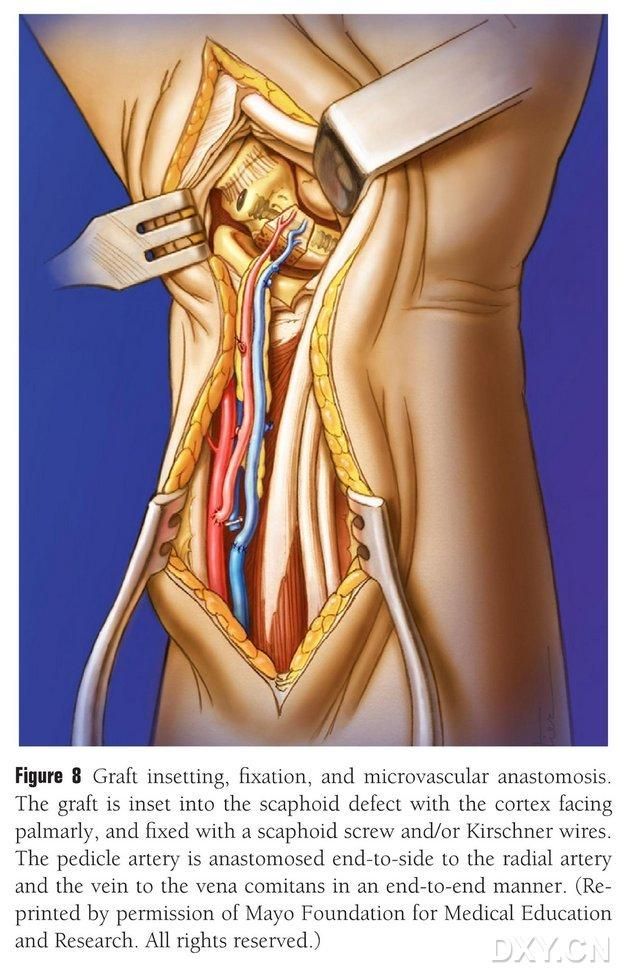
ചിത്രം 8. ബോൺ ഫ്ലാപ്പ് ഇംപ്ലാന്റേഷൻ, ഫിക്സേഷൻ, വാസ്കുലർ അനസ്റ്റോമോസിസ്. ബോൺ ഫ്ലാപ്പ് നാവിക്യുലാർ അസ്ഥി വൈകല്യമുള്ള സ്ഥലത്ത് സൌമ്യമായി സ്ഥാപിക്കുകയും പൊള്ളയായ നാവിക്യുലാർ സ്ക്രൂകൾ അല്ലെങ്കിൽ കിർഷ്നർ പിന്നുകൾ ഉപയോഗിച്ച് ഉറപ്പിക്കുകയും ചെയ്യുന്നു. ഇംപ്ലാന്റേറ്റഡ് അസ്ഥി ബ്ലോക്കിന്റെ മെറ്റാകാർപൽ മാർജിൻ നാവിക്യുലാർ അസ്ഥിയുടെ മെറ്റാകാർപൽ മാർജിനുമായി തുല്യമായിരിക്കുകയോ അല്ലെങ്കിൽ തടസ്സം ഒഴിവാക്കാൻ നേരിയ തോതിൽ അമർത്തുകയോ ചെയ്യുന്നുവെന്ന് ഉറപ്പാക്കാൻ ശ്രദ്ധിക്കുന്നു. റേഡിയൽ ആർട്ടറിയിലേക്കുള്ള വാസ്കുലർ ഫ്ലാപ്പ് ആർട്ടറിയുടെ അനസ്റ്റോമോസിസ് അവസാനം മുതൽ അവസാനം വരെ നടത്തി, റേഡിയൽ ആർട്ടറി കമ്പാനിയൻ സിരയിലേക്കുള്ള സിര അഗ്രം അവസാനം മുതൽ അവസാനം വരെ നടത്തി.
ശസ്ത്രക്രിയാനന്തര പുനരധിവാസം
ഓറൽ ആസ്പിരിൻ പ്രതിദിനം 325 മില്ലിഗ്രാം (1 മാസത്തേക്ക്), ശസ്ത്രക്രിയയ്ക്ക് ശേഷം ബാധിച്ച അവയവത്തിന്റെ ഭാരം താങ്ങാൻ അനുവാദമുണ്ട്, കാൽമുട്ട് ബ്രേക്കിംഗ് രോഗിയുടെ അസ്വസ്ഥത കുറയ്ക്കും, ഇത് രോഗിയുടെ ശരിയായ സമയത്ത് ചലിക്കാനുള്ള കഴിവിനെ ആശ്രയിച്ചിരിക്കുന്നു. ഒരൊറ്റ ക്രച്ചിന്റെ വിപരീത പിന്തുണ വേദന കുറയ്ക്കാൻ സഹായിക്കും, പക്ഷേ ക്രച്ചസുകളുടെ ദീർഘകാല പിന്തുണ ആവശ്യമില്ല. ശസ്ത്രക്രിയയ്ക്ക് 2 ആഴ്ച കഴിഞ്ഞ് തുന്നലുകൾ നീക്കം ചെയ്തു, മ്യുൻസ്റ്റർ അല്ലെങ്കിൽ കൈത്തണ്ടയിൽ നിന്ന് തള്ളവിരലിലേക്ക് നീളമുള്ള കാസ്റ്റ് 3 ആഴ്ചത്തേക്ക് സൂക്ഷിച്ചു. അതിനുശേഷം, ഒടിവ് ഭേദമാകുന്നതുവരെ ഷോർട്ട് ആം മുതൽ തള്ളവിരലിലേക്ക് കാസ്റ്റ് ഉപയോഗിക്കുന്നു. 3-6 ആഴ്ച ഇടവേളകളിൽ എക്സ്-റേ എടുക്കുന്നു, കൂടാതെ സിടി വഴി ഒടിവ് രോഗശാന്തി സ്ഥിരീകരിക്കുന്നു. പിന്നീട്, സജീവവും നിഷ്ക്രിയവുമായ വളവ്, എക്സ്റ്റൻഷൻ പ്രവർത്തനങ്ങൾ ക്രമേണ ആരംഭിക്കണം, വ്യായാമത്തിന്റെ തീവ്രതയും ആവൃത്തിയും ക്രമേണ വർദ്ധിപ്പിക്കണം.
പ്രധാന സങ്കീർണതകൾ
കാൽമുട്ട് സന്ധിയുടെ പ്രധാന സങ്കീർണതകളിൽ കാൽമുട്ട് വേദന അല്ലെങ്കിൽ നാഡിക്ക് പരിക്ക് എന്നിവ ഉൾപ്പെടുന്നു. ശസ്ത്രക്രിയ കഴിഞ്ഞ് 6 ആഴ്ചകൾക്കുള്ളിൽ കാൽമുട്ട് വേദന പ്രധാനമായും സംഭവിച്ചു, സഫീനസ് നാഡിക്ക് പരിക്കേറ്റതിനാൽ സെൻസറി നഷ്ടമോ വേദനാജനകമായ ന്യൂറോമയോ കണ്ടെത്തിയില്ല. റിഫ്രാക്ടറി ബോൺ നോൺയൂണിയൻ, വേദന, സന്ധി കാഠിന്യം, ബലഹീനത, റേഡിയൽ റിസ്റ്റ് അല്ലെങ്കിൽ ഇന്റർകാർപൽ അസ്ഥികളുടെ പുരോഗമന ഓസ്റ്റിയോ ആർത്രൈറ്റിസ്, പെരിയോസ്റ്റീൽ ഹെറ്ററോടോപ്പിക് ഓസിഫിക്കേഷന്റെ അപകടസാധ്യത എന്നിവയാണ് പ്രധാന കൈത്തണ്ട സങ്കീർണതകൾ.
പ്രോക്സിമൽ പോൾ അവസ്കുലാർ നെക്രോസിസും കാർപൽ കൊലാപ്സും ഉള്ള സ്കാഫോയിഡ് നോൺയൂണിയനുകൾക്ക് സൗജന്യ മീഡിയൽ ഫെമറൽ കോണ്ടൈൽ വാസ്കുലറൈസ്ഡ് ബോൺ ഗ്രാഫ്റ്റിംഗ്.
പോസ്റ്റ് സമയം: മെയ്-28-2024










